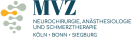Neurochirurgie
Ganzheitlich. Individuell. Nachhaltig.
Konservative Behandlungsmethode
PRT: Gezielte Injektion an eine Nervenwurzel zur Schmerz- und Entzündungslinderung
Bildwandlergestützte Injektionen ermöglichen eine präzise Platzierung von Medikamenten direkt an die schmerzverursachenden Strukturen unter Röntgenkontrolle. Bei der periradikulären Therapie (PRT) wird gezielt an Nervenwurzeln injiziert. Durch die Infiltration der Facettengelenke oder der Iliosakralgelenke (ISG) können Entzündungen und Reizungen gelindert werden.
Kryo-Denervation – Ausschaltung der Schmerznerven mittels Kälte
Die Kryodenervierung der Facettengelenke und des Iliosakralgelenk (ISG) ist ein minimalinvasives Verfahren, bei dem schmerzleitende Nerven durch gezielte Vereisung (Kälteanwendung) temporär ausgeschaltet werden. Dabei wird eine Sonde unter Bildkontrolle an den betroffenen Nerv geführt und dieser mittels Kälte auf etwa –70 °C vereist, wodurch die Schmerzleitung unterbrochen wird. Diese Methode kann eine monatelange Schmerzlinderung ermöglichen, ohne umliegendes Gewebe dauerhaft zu schädigen.
RFT: Ausschaltung schmerzleitender Nerven mittels Wärme
Die Radiofrequenzablation der Facettengelenke ist ein minimalinvasives Verfahren, bei dem mit Hilfe von hochfrequentem Strom gezielt Nervenfasern, die Schmerzsignale übertragen, erhitzt und zerstört werden. Dies führt zu einer langanhaltenden Schmerzlinderung, indem die Schmerzleitung unterbrochen wird, ohne das umliegende Gewebe zu schädigen. Diese Methode wird vor allem bei chronischen Rückenschmerzen eingesetzt, wenn andere Therapien nicht ausreichend wirken.
Operative Versorgung in Köln
Unsere operative Patientenversorgung erfolgt abhängig von der jeweiligen Krankenkasse in der KLINIK LINKS VOM RHEIN in Köln Rodenkirchen sowie im Eduardus Krankenhaus in Köln Deutz. Ambulante Operationen finden nur in der Klinik Links vom Rhein statt.
1. Operative Behandlung an der Hals- und Lendenwirbelsäule
Nicht jeder Rückenschmerz muss operiert werden. Erst wenn konservative Behandlungen keine ausreichende Besserung bringen oder neurologische Ausfälle auftreten, kann eine Operation sinnvoll sein.
Ziel ist immer, den Druck auf Nerven oder Rückenmark zu beseitigen, Schmerzen zu lindern und die Beweglichkeit zu erhalten.
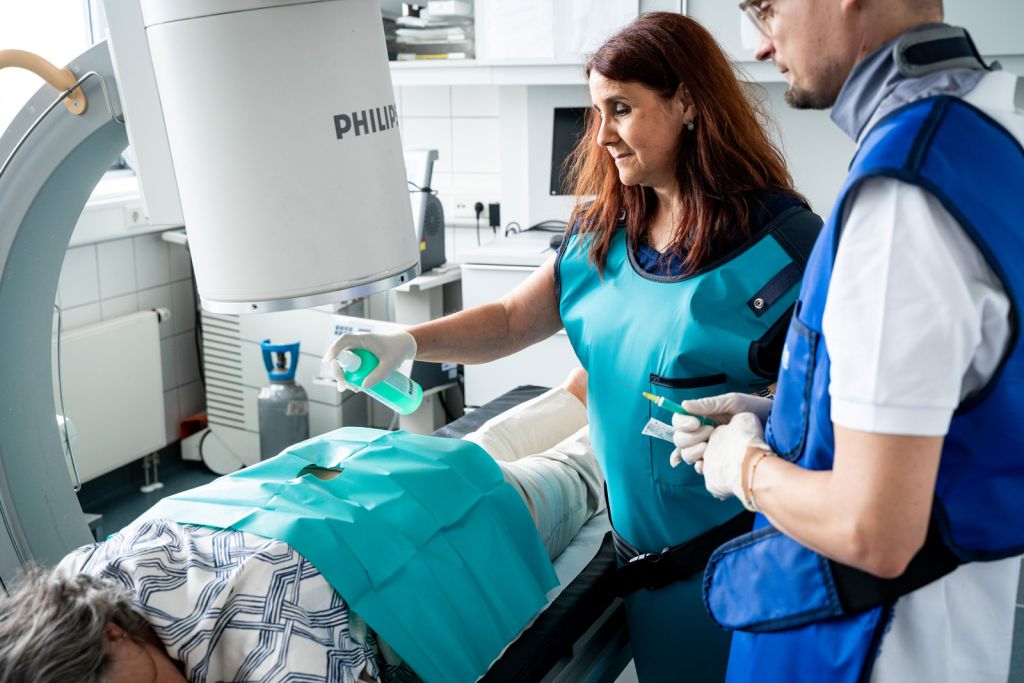
1.1 Operationen an der Halswirbelsäule (HWS)
Ein Bandscheibenvorfall der Halswirbelsäule kann zu Schmerzen, Taubheitsgefühlen oder Kraftverlust im Arm oder in der Hand führen. Wenn diese Beschwerden trotz konservativer Behandlung bestehen, kann eine Operation notwendig sein.
Ziel der Operation (HWS)
Druckentlastung der betroffenen Nervenwurzel oder des Rückenmarks.
Operatives Vorgehen (ventrale Diskektomie und Fusion)
Der Eingriff erfolgt in der Regel von vorne über den Hals (ventraler Zugang).
Die betroffene Bandscheibe wird vollständig entfernt. Anschließend wird der Zwischenraum mit einem kleinen Implantat (Platzhalter aus Kunststoff oder Titan) stabilisiert. In einigen Fällen wird zusätzlich eine kleine Platte implantiert, um die Stabilität zu verbessern.
Alternativ: Bandscheibenprothese
Bei jüngeren Patient:innen kann anstelle einer Versteifung eine künstliche Bandscheibe (Prothese) eingesetzt werden, um die Beweglichkeit des Segments zu erhalten.
1.2 Operationen an der Lendenwirbelsäule (LWS)
Bei einem symptomatischem Bandscheibenvorfall der Lendenwirbelsäule drückt ausgetretenes Bandscheibengewebe auf eine Nervenwurzel und kann so starke Bein- oder Gesäßschmerzen („Ischias“) sowie Taubheitsgefühle oder Lähmungen verursachen.
Ziel der Operation (LWS)
Entfernung des vorgefallenen Bandscheibenmaterials und Entlastung der Nervenwurzel.
Operatives Vorgehen (LWS)
Der Eingriff erfolgt mirkochirurgisch unter Vollnarkose. In den meisten Fällen erfolgt die Operation über einen kleinen Schnitt (ca. 2–3 cm). Das ausgetretene Bandscheibengewebe wird vorsichtig entfernt, der Nerv freigelegt und entlastet.
Spinalkanalstenose der LWS
Bei einer Spinalkanalstenose ist der Wirbelkanal durch vorwiegend degenerative Veränderungen wie verdickte Bänder, Bandscheibengewebe und/oder knöcherne Anbauten eingeengt. Typisch sind Beinschmerzen oder Schwäche beim Gehen, die sich im Sitzen oder beim Vorbeugen bessern.
Operatives Vorgehen (Stenose)
Über einen kleinen Hautschnitt wird das betroffene Wirbelsäulensegment mikrochirurgisch dekomprimiert, also die Engstellen entfernt. Die Stabilität der Wirbelsäule bleibt dabei meist erhalten. Bei ausgeprägten Instabilitäten kann zusätzlich eine Stabilisierungsoperation (z. B. Schrauben-Stab-System) notwendig sein.
Nachbehandlung und Rehabilitation
Nach der Operation ist frühe, kontrollierte Bewegung erwünscht. Physiotherapie beginnt meist am ersten Tag nach der OP. Heben und starkes Bücken sollten in den ersten Wochen vermieden werden. Eine Rehabilitation (ambulant oder stationär) kann helfen, Muskulatur und Beweglichkeit langfristig zu stärken. Regelmäßige Kontrollen sichern den Heilungsverlauf.
Fazit
Moderne Wirbelsäulenoperationen an HWS und LWS sind präzise, schonend und sehr effektiv. Mit mikrochirurgischen Techniken können wir Nerven gezielt entlasten und eine schnelle Rückkehr in den Alltag ermöglichen.
Welche Methode für Sie am besten geeignet ist, klären wir in einem ausführlichen persönlichen Gespräch.

1.2.1 Die Stabilisierungsoperation mittels ILIF
Stabilisierungsoperationen an der Wirbelsäule sind komplex und oft mit langen Eingriffen sowie anhaltenden Bewegungseinschränkungen verbunden. Neue Techniken ermöglichen jedoch bei bestimmten Erkrankungen eine schonendere und effizientere Wiederherstellung der Stabilität.
Wir sprechen vom sog. ILIF-System: Das aufspreizbare und gleichzeitig stabilisierende System ist eine Alternative zur Versteifung mit einem Schrauben-Stab-System bei Mikroinstabilitäten, degenerativen Wirbelgleiten (sog. Pseudospondylolisthesis), Wirbelsäulenleiden und Folgezuständen nach Bandscheibenoperationen.
Die Vorteile für Patienten und den Operateur gegenüber herkömmlicher Verfahren sind:
- Nur gering erweiterte Zugänge im Vergleich zur alleinigen mikrochirurgischen Dekompression mit geringer Gewebsverletzung.
- deutlich reduziertes Operationsrisiko/Gefahr der Nervenverletzung während der Operation.
- wichtige Strukturen wie beispielsweise die kleinen Wirbelgelenke und der Bandapparat bleiben intakt.
- verkürzte Operationszeit und minimiertes Infektionsrisiko.
- reduzierter postoperativer Schmerz.
- sofortige Mobilisierung nach der Operation.
- verkürzte Krankenhausverweildauer.

Funktionsweise
Das System ist in mehreren Größen verfügbar und kann so individuell angepasst werden. Das Spreiz-Implantat wird nach vorheriger Ausmessung zwischen die Dornfortsätze (Prozessi spinosi) eingeklemmt. Hierdurch wird indirekt der Spinalkanal und die Nervenwurzelkanäle (Neuroforamina) erweitert. Eine zusätzliche Stabilität kann durch Einbringen körpereigenen Knochens oder anderer Biomaterialien erzielt werden. Zusätzlich werden die Dornfortsätze mit einem Titanplattensystem (sog. Spinöse Fixierung) fest verbunden. Die Patienten dürfen bereits am Abend des Operationstages aufstehen und nach 3-5 Tagen die Klinik verlassen.
Beim angeborenen, dem „echten“ Wirbelgleiten (Spondylolisthesis vera) ist das System allerdings nicht indiziert, hier ist weiterhin die Versteifung mit einem Schrauben-Stab-System erforderlich.
2.Behandlung von peripheren Nervenkompressionssyndromen:
Diese Operationen werden ambulant in der Klinik links vom Rhein durchgeführt.
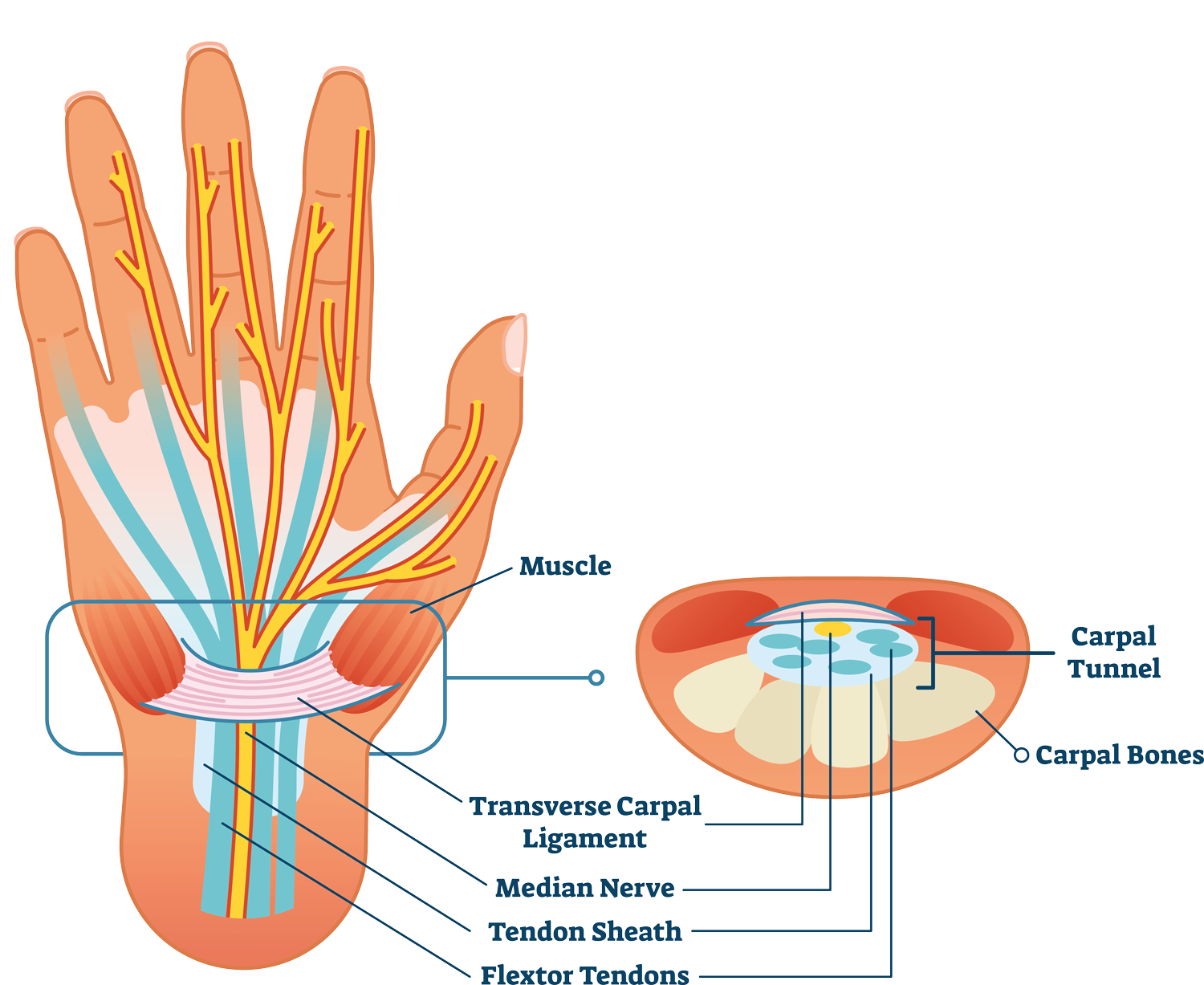
Periphere Nervenkompressionssyndrome entstehen, wenn ein Nerv außerhalb des zentralen Nervensystems durch Engstellen oder Druckeinwirkungen gereizt oder geschädigt wird.
Typische Beschwerden sind Kribbeln, Taubheitsgefühle, Schmerzen oder eine Muskelschwäche in dem vom Nerv versorgten Bereich. In den meisten Fällen kann zunächst ohne Operation behandelt werden. Ziel ist es, die Druckbelastung auf den Nerv zu reduzieren, die Entzündung zu lindern und die Nervenfunktion zu erhalten.
- Karpaltunnelsyndrom (Medianusnerv am Handgelenk)
- Sulcus-ulnaris-Syndrom (Ulnarisnerv am Ellenbogen)
- Tarsaltunnelsyndrom (Tibialisnerv am Fußinnenknöchel)
- Meralgia paraesthetica (Hautnerv an der Oberschenkelvorderseite)
Operative Behandlung
Wenn trotz konsequenter konservativer Therapie anhaltende Beschwerden, Gefühlsstörungen oder Muskelschwächen bestehen oder eine Nervenschädigung droht, ist eine operative Dekompression angezeigt.
Prognose
In den meisten Fällen ist die Prognose sehr gut. Nach einer erfolgreichen Dekompression klingen Schmerzen und Missempfindungen meist rasch ab. Bei länger bestehenden Nervenschädigungen kann die vollständige Erholung allerdings mehrere Monate dauern.
Typische Eingriffe
Karpaltunnelspaltung:
- Kleiner Hautschnitt in der Handinnenfläche
- Durchtrennung des Retinaculums flexorum (Band über dem Karpaltunnel)
- Sofortige Druckentlastung des Medianusnerven
Sulcus-ulnaris-Dekompression:
- Schnitt an der Innenseite des Ellenbogens
- Entlastung des Ulnarisnerven im knöchernen Kanal (Sulcus ulnaris)
- In manchen Fällen Verlagerung des Nervs nach vorne, um erneute Reizung zu vermeiden
Tarsaltunnelspaltung:
- Schnitt am Innenknöchel
- Freilegung und Erweiterung des Tarsalkanals
- Entlastung des Tibialisnerven und seiner Äste
Fazit
Periphere Nervenkompressionssyndrome sind häufige, aber gut behandelbare Erkrankungen.
Durch eine gezielte konservative Therapie oder – falls nötig – eine mikrochirurgische Dekompression lässt sich die Nervenfunktion in den meisten Fällen vollständig wiederherstellen.
Wir beraten Sie individuell, welche Behandlungsform für Sie am besten geeignet ist.